Nauka jest rozstrzygająca: maski i respiratory nie zapobiegają przenoszeniu wirusówDr Denis G. RancourtGlobal Research, 3 stycznia 2021 r
Abstrakcyjny
Nie działają maski i respiratory. Przeprowadzono szeroko zakrojone badania z randomizacją i kontrolowaną próbą (RCT) oraz przeglądy metaanalizy badań RCT, z których wszystkie pokazują, że maski i respiratory nie działają w celu zapobiegania chorobom grypopodobnym układu oddechowego lub chorobom układu oddechowego, o których uważa się, że są przenoszone przez kropelki i aerozole. cząstki.
Co więcej, odpowiednia znana fizyka i biologia, które przeglądam, są takie, że maski i respiratory nie powinny działać.
Byłoby paradoksem, gdyby maski i respiratory działały, biorąc pod uwagę to, co wiemy o wirusowych chorobach układu oddechowego: główną ścieżką przenoszenia są cząsteczki aerozolu o długim czasie przebywania (<2,5 μm), które są zbyt drobne, aby je zablokować, oraz dawka zakaźna jest mniejsza niż jedna cząsteczka aerozolu.
Niniejszy artykuł o maskach ilustruje stopień, w jakim rządy, media głównego nurtu i instytucjonalni propagandyści mogą zdecydować się na działanie w próżni naukowej lub wybrać tylko niepełną naukę, która służy ich interesom. Taka lekkomyślność z pewnością ma miejsce również w przypadku obecnego globalnego zamknięcia ponad miliarda ludzi, bezprecedensowego eksperymentu w historii medycyny i polityki.
Wniosek dotyczący masek, które nie działają
Żadne badanie RCT ze zweryfikowanymi wynikami nie wykazało korzyści dla pracowników służby zdrowia lub członków społeczności w gospodarstwach domowych z noszenia maski lub respiratora. Nie ma takiego badania. Nie ma wyjątków. Podobnie nie ma badań, które wykazałyby korzyści z szerokiej polityki noszenia masek w miejscach publicznych (więcej na ten temat poniżej).
Ponadto, gdyby noszenie maski przyniosło jakiekolwiek korzyści ze względu na blokowanie kropelek i cząstek aerozolu, to noszenie respiratora (N95) powinno przynieść większe korzyści w porównaniu z maską chirurgiczną, a jednocześnie kilka dużych metaanaliz, wszystkie RCT dowodzą, że nie ma takiej względnej korzyści. Nie działają maski i respiratory.
Zasada ostrożności odwróciła się z maskami
Dlatego w świetle badań medycznych trudno jest zrozumieć, dlaczego organy zdrowia publicznego nie są konsekwentnie nieugięte co do tego ustalonego wyniku naukowego, ponieważ rozproszone szkody psychologiczne, ekonomiczne i środowiskowe wynikające z szerokiego zalecenia noszenia masek są znaczące, wspomnieć o nieznanej potencjalnej szkodliwości wynikającej z koncentracji i rozmieszczenia patogenów na i z używanych masek.
W takim przypadku władze publiczne postawiłyby na głowie zasadę ostrożności (patrz poniżej).
Fizyka i biologia wirusowych chorób układu oddechowego i dlaczego maski nie działają
Aby zrozumieć, dlaczego maski nie mogą działać, musimy przeanalizować ustaloną wiedzę na temat wirusowych chorób układu oddechowego, mechanizmu sezonowych zmian nadmiernej liczby zgonów z powodu zapalenia płuc i grypy, mechanizmu aerozolowego przenoszenia chorób zakaźnych, fizyki i chemii aerozoli oraz mechanizm tzw. minimalnej dawki infekcyjnej.
Oprócz pandemii, które mogą wystąpić w dowolnym momencie, w umiarkowanych szerokościach geograficznych występuje dodatkowe obciążenie sezonowe, związane z umieralnością na choroby układu oddechowego, wywoływane przez wirusy. Na przykład zobacz przegląd grypy autorstwa Paulesa i Subbarao (2017). Jest to znane od dawna, a sezonowość jest wyjątkowo regularna.
Na przykład, patrz Rysunek 1 w Viboud (2010), który przedstawia „Tygodniowe szeregi czasowe stosunku zgonów z powodu zapalenia płuc i grypy do wszystkich zgonów, na podstawie obserwacji 122 miast w USA (niebieska linia). Czerwona linia przedstawia oczekiwany stosunek wyjściowy przy braku aktywności grypy ”, tutaj:
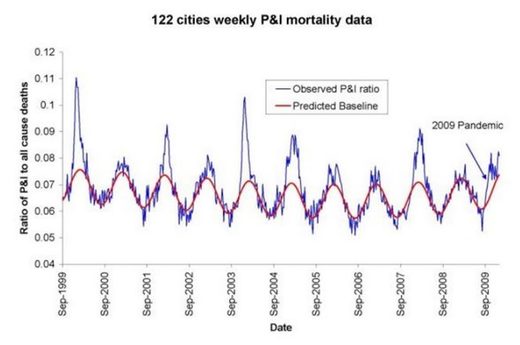
Sezonowość zjawiska została w dużej mierze zrozumiana dopiero dziesięć lat temu. Do niedawna debatowano, czy wzorzec powstał głównie z powodu sezonowej zmiany zjadliwości patogenów, czy też z powodu sezonowej zmiany podatności żywiciela (na przykład z powodu suchego powietrza powodującego podrażnienie tkanek lub zmniejszonego światła dziennego powodującego niedobór witamin lub stres hormonalny) ). Na przykład patrz Dowell (2001).
W przełomowym badaniu Shaman i wsp. (2010) wykazali, że sezonowość umieralności z powodu dodatkowych chorób układu oddechowego można wyjaśnić ilościowo wyłącznie na podstawie wilgotności bezwzględnej i jej bezpośredniego wpływu na przenoszenie patogenów w powietrzu.
Lowen i in. (2007) zademonstrowali zjawisko zjadliwości wirusów przenoszonych drogą powietrzną zależną od wilgotności w rzeczywistym przenoszeniu choroby między świnkami morskimi i omówili potencjalne mechanizmy leżące u podstaw mierzonego wpływu kontrolującego wilgotność.
Podstawowy mechanizm polega na tym, że cząsteczki lub kropelki aerozolu obciążone patogenami są neutralizowane w ciągu okresu półtrwania, który monotonicznie i znacznie maleje wraz ze wzrostem wilgotności otoczenia. Jest to oparte na nowatorskiej pracy Harpera (1961). Harper eksperymentalnie wykazał, że kropelki przenoszące wirusy i patogeny były inaktywowane w coraz krótszym czasie, gdy wzrastała wilgotność otoczenia.
Harper argumentował, że same wirusy zostały unieruchomione przez wilgoć („żywotny rozpad”), jednak przyznał, że może to wynikać z fizycznego usuwania lub sedymentacji kropelek pod wpływem wilgoci („utrata fizyczna”): „Zgłoszono żywotność aerozolu w tym artykule opierają się na stosunku miana wirusa do liczby radioaktywności w próbkach zawiesiny i chmur i można je krytykować na tej podstawie, że materiały testowe i znacznikowe nie były fizycznie identyczne. ”
Ta ostatnia („fizyczna utrata”) wydaje mi się bardziej prawdopodobna, ponieważ wilgotność miałaby uniwersalny efekt fizyczny powodujący wzrost i sedymentację cząstek / kropel, a wszystkie testowane patogeny wirusowe mają zasadniczo ten sam „rozkład” spowodowany wilgocią. Ponadto trudno jest zrozumieć, w jaki sposób wirion (wszystkich typów wirusów) w kropelce zostałby zaatakowany molekularnie lub strukturalnie lub uszkodzony przez wzrost wilgotności otoczenia. „Wirion” to kompletna, zakaźna forma wirusa znajdująca się poza komórką gospodarza, z rdzeniem złożonym z RNA lub DNA i kapsydem. Faktyczny mechanizm takiego „żywotnego rozpadu” wirionu wywołanego wilgocią nie został wyjaśniony ani zbadany.
W każdym razie wyjaśnienie i model Shamana et al. (2010) nie jest zależny od konkretnego mechanizmu rozpadu wirionów w aerozolu / kropelkach pod wpływem wilgoci. Przedstawiony przez Szamana ilościowo model sezonowej regionalnej epidemiologii wirusów jest ważny dla każdego mechanizmu (lub kombinacji mechanizmów), czy to „rozpadu żywotności”, czy „utraty fizycznej”.
Przełom dokonany przez Shamana i wsp. to nie tylko akademicka kwestia. Ma raczej głębokie konsekwencje dla polityki zdrowotnej, które zostały całkowicie zignorowane lub przeoczone w obecnej pandemii koronawirusa.
W szczególności praca szamana z konieczności sugeruje, że zamiast być stałą liczbą (zależną wyłącznie od przestrzenno-czasowej struktury interakcji społecznych w całkowicie podatnej populacji i od szczepu wirusa), podstawowa liczba reprodukcji (R0) epidemii jest wysoce lub w przeważającej mierze zależne od bezwzględnej wilgotności otoczenia.
Definicję R0 można znaleźć w HealthKnowlege-UK (2020): R0 to „średnia liczba wtórnych infekcji wywołanych przez typowy przypadek infekcji w populacji, na którą wszyscy są podatni”. Podaje się, że średnie R0 dla grypy wynosi 1,28 (1,19-1,37); zobacz obszerną recenzję Biggerstaff et al. (2014).
W rzeczywistości Shaman i wsp. wykazali, że R0 należy rozumieć jako sezonowe wahania między wilgotno-letnimi wartościami nieco większymi niż „1” i suchymi zimami, zwykle tak dużymi, jak „4” (na przykład patrz ich Tabela 2). Innymi słowy, sezonowe, zakaźne wirusowe choroby układu oddechowego, które co roku nękają umiarkowane szerokości geograficzne, przechodzą od z natury łagodnie zaraźliwych do zjadliwie zaraźliwych, po prostu ze względu na biofizyczny tryb przenoszenia kontrolowany przez wilgotność atmosferyczną, niezależnie od innych czynników.
Dlatego też wszystkie epidemiologiczne modelowanie matematyczne korzyści płynących z polityk pośredniczących (takich jak dystans społeczny), które zakłada wartości R0 niezależne od wilgotności, ma duże prawdopodobieństwo, że tylko na tej podstawie będzie mało wartościowe. Badania dotyczące modelowania i wpływu mediacji na efektywną liczbę reprodukcji, patrz Coburn (2009) i Tracht (2010).
Mówiąc prościej, „druga fala” epidemii nie jest konsekwencją ludzkiego grzechu związanego z noszeniem masek i drżeniem dłoni. „Druga fala” jest raczej nieuniknioną konsekwencją spowodowanego suchością powietrza, wielokrotnego wzrostu zaraźliwości w populacji, która nie osiągnęła jeszcze odporności.
Prosta prawda o maskach na twarz
Jeśli mój pogląd na mechanizm jest poprawny (tj. „Strata fizyczna”), to praca szamana dodatkowo nieuchronnie implikuje, że wysoka przepuszczalność spowodowana suchością (duże R0) powstaje z małych cząstek aerozolu zawieszonych w postaci płynu w powietrzu; w przeciwieństwie do dużych kropelek, które są szybko grawitacyjnie usuwane z powietrza.
Takie małe cząsteczki aerozolu płynnie zawieszone w powietrzu, pochodzenia biologicznego, są różnorodne i występują wszędzie, łącznie z rozmiarami wirionów (Despres, 2012). Nie jest całkowicie nieprawdopodobne, że wirusy mogą być w ten sposób fizycznie przenoszone na odległości międzykontynentalne (np. Hammond, 1989).
Co więcej, wykazano, że stężenia wirusów unoszących się w powietrzu w pomieszczeniach (w placówkach opieki dziennej, ośrodkach zdrowia i na pokładzie samolotów) występują głównie w postaci cząstek aerozolu o średnicy mniejszej niż 2,5 μm, na przykład w pracy Yang i in. (2011): Takie małe cząstki (<2,5 μm) są częścią płynności powietrza, nie podlegają sedymentacji grawitacyjnej i nie zostałyby zatrzymane przez zderzenie bezwładnościowe dalekiego zasięgu. Oznacza to, że najmniejsze (nawet chwilowe) niedopasowanie maski lub respiratora do twarzy powoduje, że projektowana norma filtracji maski lub respiratora jest całkowicie nieistotna. W każdym razie sam materiał filtrujący N95 (średni rozmiar porów ~ 0,3-0,5 μm) nie blokuje penetracji wirionu, nie wspominając o maskach chirurgicznych. Na przykład patrz Balazy et al. (2006).
Skuteczność zatrzymania maski i inhalacja gospodarza to jednak tylko połowa równania, ponieważ należy również wziąć pod uwagę minimalną dawkę zakaźną (MID). Na przykład, jeśli duża liczba cząstek obciążonych patogenami musi zostać dostarczona do płuc w określonym czasie, aby choroba mogła się rozwinąć, wówczas częściowe zablokowanie przez jakąkolwiek maskę lub tkaninę może wystarczyć, aby zrobić znaczącą różnicę.
Z drugiej strony, jeśli MID jest znacznie przewyższony przez wiriony przenoszone w pojedynczej cząsteczce aerozolu zdolnej do uniknięcia przechwycenia maski, wówczas maska nie ma praktycznego zastosowania, co jest w tym przypadku.
Yezli i Otter (2011), w swojej recenzji MID, zwracają uwagę na istotne cechy:
większość wirusów układu oddechowego jest tak samo zakaźna u ludzi, jak w hodowlach tkankowych o optymalnej wrażliwości laboratoryjnej
uważa się, że pojedynczy wirion może wystarczyć do wywołania choroby u żywiciela
50% prawdopodobieństwa MID („TCID50”) jest zmiennie w zakresie 100-1000 wirionów
na aerolizowaną kroplę wirusa grypy o średnicy 1 μm - 10 μm przypada zazwyczaj 103–107 wirionów
50% prawdopodobieństwa MID łatwo mieści się w jednej (jednej) aerolizowanej kropli
Dodatkowe informacje:
Klasyczny opis oceny odpowiedzi na dawkę podaje Haas (1993).
Zwart i in. (2009) dostarczyli pierwszego laboratoryjnego dowodu w systemie wirus-owad, że działanie pojedynczego wirionu może być wystarczające do wywołania choroby.
Baccam i in. (2006) obliczyli na podstawie danych empirycznych, że w przypadku grypy A u ludzi „szacujemy, że po opóźnieniu ~ 6 godzin zakażone komórki zaczynają wytwarzać wirusa grypy i kontynuują to przez ~ 5 godzin. Średni czas życia zakażonych komórek to ~ 11 godzin, a okres półtrwania wolnego zakaźnego wirusa to ~ 3 godziny. Obliczyliśmy podstawową liczbę reprodukcyjną [w organizmie], R0, która wskazywała, że pojedyncza zakażona komórka może wywołać ~ 22 nowe produktywne infekcje ”.
Brooke i in. (2013) wykazali, że wbrew wcześniejszym założeniom modelowania, chociaż nie wszystkie komórki zakażone wirusem grypy A w ludzkim organizmie wytwarzają zakaźne potomstwo (wiriony), to jednak 90% zakażonych komórek jest znacznie dotkniętych, a nie po prostu przeżyć bez szwanku.
A wszystko po to, aby powiedzieć, że: jeśli cokolwiek się przedostanie (i zawsze tak się dzieje, niezależnie od maski), zostaniesz zarażony. Maski nie mogą działać. Dlatego nie jest zaskakujące, że żadne badanie wolne od błędów nigdy nie wykazało korzyści z noszenia maski lub respiratora w tym zastosowaniu.
Dlatego badania, które wykazują częściową siłę zatrzymywania masek, lub które pokazują, że maski mogą wychwytywać wiele dużych kropelek wytwarzanych przez osobę noszącą maskę kichającą lub kaszlącą, są nieistotne w świetle wyżej opisanych cech problemu. Zobacz na przykład takie badania jak te: Leung (2020), Davies (2013), Lai (2012) i Sande (2008).
Dlaczego nigdy nie może być empirycznego testu ogólnokrajowej polityki noszenia masek
Jak wspomniano powyżej, nie ma badań, które wykazałyby korzyści płynące z szerokiej polityki noszenia masek w miejscach publicznych. Jest ku temu dobry powód. Niemożliwe byłoby uzyskanie jednoznacznych i wolnych od uprzedzeń wyników:
Każda korzyść z noszenia maski musiałaby być niewielkim skutkiem, ponieważ niewykryta w kontrolowanych eksperymentach, która byłaby przytłumiona przez większe efekty, zwłaszcza duży efekt zmiany wilgotności powietrza.
Przyzwyczajenia dotyczące przestrzegania i dopasowania maski byłyby nieznane.
Noszenie maski jest powiązane (skorelowane) z kilkoma innymi zachowaniami zdrowotnymi; patrz Wada (2012).
Wyniki nie byłyby możliwe do przeniesienia z powodu różnych nawyków kulturowych.
Podporządkowanie się osiąga się przez strach, a jednostki mogą przyzwyczaić się do propagandy opartej na strachu i mogą mieć różne podstawowe reakcje.
Monitorowanie i pomiary zgodności są prawie niemożliwe i obarczone dużymi błędami.
Samodzielne zgłaszanie się (np. W ankietach) jest notorycznie stronnicze, ponieważ osoby mają przekonanie, że ich wysiłki są przydatne.
Postęp epidemii nie jest weryfikowany za pomocą wiarygodnych testów na dużych próbach populacji i generalnie opiera się na niereprezentatywnych wizytach w szpitalu lub przyjęciach.
Kilka różnych patogenów (wirusów i szczepów wirusów) powodujących choroby układu oddechowego na ogół działa razem, w tej samej populacji i / lub osobnikach, i nie są usuwane, mając jednocześnie różne cechy epidemiologiczne.
Nieznane aspekty noszenia maski
Wiele potencjalnych szkód może wynikać z szeroko zakrojonych polityk publicznych dotyczących noszenia masek i pojawiają się następujące pytania bez odpowiedzi:
Czy używane i załadowane maski stają się źródłem zwiększonej transmisji dla użytkownika i innych osób?
Czy maski stają się zbieraczami i zatrzymywaczami patogenów, których osoba nosząca maskę unikałaby w innym przypadku podczas oddychania bez maski?
Czy duże kropelki wychwytywane przez maskę są rozpylane lub rozpylane w postaci aerozolu do składników oddychających? Czy wiriony mogą uciec przed parującą kroplą przyczepioną do włókna maski?
Jakie są zagrożenia związane z rozwojem bakterii na używanej i załadowanej masce?
W jaki sposób krople obciążone patogenami wchodzą w interakcję z pyłem środowiskowym i aerozolami wychwyconymi na masce?
Jakie są długoterminowe skutki zdrowotne HCW, takie jak bóle głowy, wynikające z utrudnionego oddychania?
Czy istnieją negatywne konsekwencje społeczne dla zamaskowanego społeczeństwa?
Czy istnieją negatywne psychologiczne konsekwencje noszenia maski jako modyfikacji behawioralnej opartej na strachu?
Jakie są konsekwencje dla środowiska produkcji i utylizacji masek?
Czy maski tracą włókna lub substancje, które są szkodliwe przy wdychaniu?
Wniosek
Wydając zalecenia i zasady dotyczące noszenia masek dla ogółu społeczeństwa lub wyraźnie akceptując tę praktykę, rządy zarówno zignorowały dowody naukowe, jak i zrobiły coś przeciwnego, przestrzegając zasady ostrożności.
W przypadku braku wiedzy rządy nie powinny tworzyć polityk, które hipotetycznie mogą powodować szkody. Rząd ponosi odpowiedzialność, zanim zainicjuje szeroką interwencję socjotechniczną lub zezwoli korporacjom na wykorzystanie sentymentów opartych na strachu.
Ponadto osoby powinny wiedzieć, że noszenie maski nie przynosi żadnych znanych korzyści podczas epidemii wirusowej choroby układu oddechowego, a badania naukowe wykazały, że każda korzyść musi być niewielka w porównaniu z innymi czynnikami determinującymi.
W przeciwnym razie jaki jest sens nauki finansowanej ze środków publicznych?
Niniejszy artykuł o maskach ilustruje stopień, w jakim rządy, media głównego nurtu i instytucjonalni propagandyści mogą zdecydować się na działanie w próżni naukowej lub wybrać tylko niepełną naukę, która służy ich interesom. Taka lekkomyślność z pewnością dotyczy również obecnego globalnego zamknięcia ponad miliarda ludzi, bezprecedensowego eksperymentu w historii medycyny i polityki.
Uwaga dla czytelników: kliknij przyciski udostępniania powyżej lub poniżej. Prześlij ten artykuł do swoich list e-mailowych. Crosspost na swoim blogu, forach internetowych. itp.
Dr Dennis Rancourt jest doktorem na Uniwersytecie w Toronto (1984) i byłym profesorem fizyki na Uniwersytecie w Ottawie.
Źródła
- Baccam, P. et al. (2006) “Kinetics of Influenza A Virus Infection in Humans”, Journal of Virology Jul 2006, 80 (15) 7590-7599; DOI: 10.1128/JVI.01623-05
- Balazy et al. (2006) “Do N95 respirators provide 95% protection level against airborne viruses, and how adequate are surgical masks?”, American Journal of Infection Control, Volume 34, Issue 2, March 2006, Pages 51-57. doi:10.1016/j.ajic.2005.08.018
- Biggerstaff, M. et al. (2014) “Estimates of the reproduction number for seasonal, pandemic, and zoonotic influenza: a systematic review of the literature”, BMC Infect Dis 14, 480 (2014).
- Brooke, C. B. et al. (2013) “Most Influenza A Virions Fail To Express at Least One Essential Viral Protein”, Journal of Virology Feb 2013, 87 (6) 3155-3162; DOI: 10.1128/JVI.02284-12
- Coburn, B. J. et al. (2009) “Modeling influenza epidemics and pandemics: insights into the future of swine flu (H1N1)”, BMC Med 7, 30.
- Davies, A. et al. (2013) “Testing the Efficacy of Homemade Masks: Would They Protect in an Influenza Pandemic?”, Disaster Medicine and Public Health Preparedness, Available on CJO 2013 doi:10.1017/dmp.2013.43
- Despres, V. R. et al. (2012) “Primary biological aerosol particles in the atmosphere: a review”, Tellus B: Chemical and Physical Meteorology, 64:1, 15598, DOI: 10.3402/tellusb.v64i0.15598
- Dowell, S. F. (2001) “Seasonal variation in host susceptibility and cycles of certain infectious diseases”, Emerg Infect Dis. 2001;7(3):369-374. doi:10.3201/eid0703.010301
- Hammond, G. W. et al. (1989) “Impact of Atmospheric Dispersion and Transport of Viral Aerosols on the Epidemiology of Influenza”, Reviews of Infectious Diseases, Volume 11, Issue 3, May 1989, Pages 494-497,
- Haas, C.N. et al. (1993) “Risk Assessment of Virus in Drinking Water”, Risk Analysis, 13: 545-552. doi:10.1111/j.1539-6924.1993.tb00013.x
- HealthKnowlege-UK (2020) “Charter 1a – Epidemiology: Epidemic theory (effective & basic reproduction numbers, epidemic thresholds) & techniques for analysis of infectious disease data (construction & use of epidemic curves, generation numbers, exceptional reporting & identification of significant clusters)”, HealthKnowledge.org.uk, accessed on 2020-04-10.
- Lai, A. C. K. et al. (2012) “Effectiveness of facemasks to reduce exposure hazards for airborne infections among general populations”, J. R. Soc. Interface. 9938-948
- Leung, N.H.L. et al. (2020) “Respiratory virus shedding in exhaled breath and efficacy of face masks”, Nature Medicine (2020).
- Lowen, A. C. et al. (2007) “Influenza Virus Transmission Is Dependent on Relative Humidity and Temperature”, PLoS Pathog 3(10): e151.
- Paules, C. and Subbarao, S. (2017) “Influenza”, Lancet, Seminar| Volume 390, ISSUE 10095, P697-708, August 12, 2017.
- Sande, van der, M. et al. (2008) “Professional and Home-Made Face Masks Reduce Exposure to Respiratory Infections among the General Population”, PLoS ONE 3(7): e2618. doi:10.1371/journal.pone.0002618 Shaman, J. et al. (2010) “Absolute Humidity and the Seasonal Onset of Influenza in the Continental United States”, PLoS Biol 8(2): e1000316. https://doi.org/10.1371/journal.pbio.1000316
- Tracht, S. M. et al. (2010) “Mathematical Modeling of the Effectiveness of Facemasks in Reducing the Spread of Novel Influenza A (H1N1)”, PLoS ONE 5(2): e9018. doi:10.1371/journal.pone.0009018
- Viboud C. et al. (2010) “Preliminary Estimates of Mortality and Years of Life Lost Associated with the 2009 A/H1N1 Pandemic in the US and Comparison with Past Influenza Seasons”, PLoS Curr. 2010; 2:RRN1153. Published 2010 Mar 20. doi:10.1371/currents.rrn1153
- Wada, K. et al. (2012) “Wearing face masks in public during the influenza season may reflect other positive hygiene practices in Japan”, BMC Public Health 12, 1065 (2012).
- Yang, W. et al. (2011) “Concentrations and size distributions of airborne influenza A viruses measured indoors at a health centre, a day-care centre and on aeroplanes”, Journal of the Royal Society, Interface. 2011 Aug;8(61):1176-1184. DOI: 10.1098/rsif.2010.0686.
- Yezli, S., Otter, J.A. (2011) “Minimum Infective Dose of the Major Human Respiratory and Enteric Viruses Transmitted Through Food and the Environment”, Food Environ Virol 3, 1-30.
- Zwart, M. P. et al. (2009) “An experimental test of the independent action hypothesis in virus-insect pathosystems”, Proc. R. Soc. B.2762233-2242


Brak komentarzy:
Prześlij komentarz